Réa, surveillance continue, soins intensifs...Où sont traités les milliers de patients en "soins critiques" ?
- Cet article date de plus de cinq ans.
- Publié le 7 avril 2021 à 17:10
- Lecture : 8 min
- Par : Sami ACEF, AFP France
"5000 patients Covid en réanimation" ou "5000 patients Covid en soins critiques" ? Cette deuxième formulation a récemment supplanté la première dans les bulletins d'information sur l'épidémie de Santé Publique France. Et pour cause, comme l'a notamment relevé Le Parisien, les plus de 5000 patients touchés par le Covid-19 et pris en charge en "soins critiques", ne sont pas tous en "réanimation", mais répartis entre les réanimations, les unités de surveillance continue, et les soins intensifs.
Certains internautes extraient une partie de cet article pour sous-entendre que la situation de tension dans les services de réanimation est donc volontairement exagérée. Mais la prise en charge des patients dans ces "soins critiques" pose de vrais défis aux personnels soignants, et les contraint parfois à des choix difficiles.
Faisons le point.
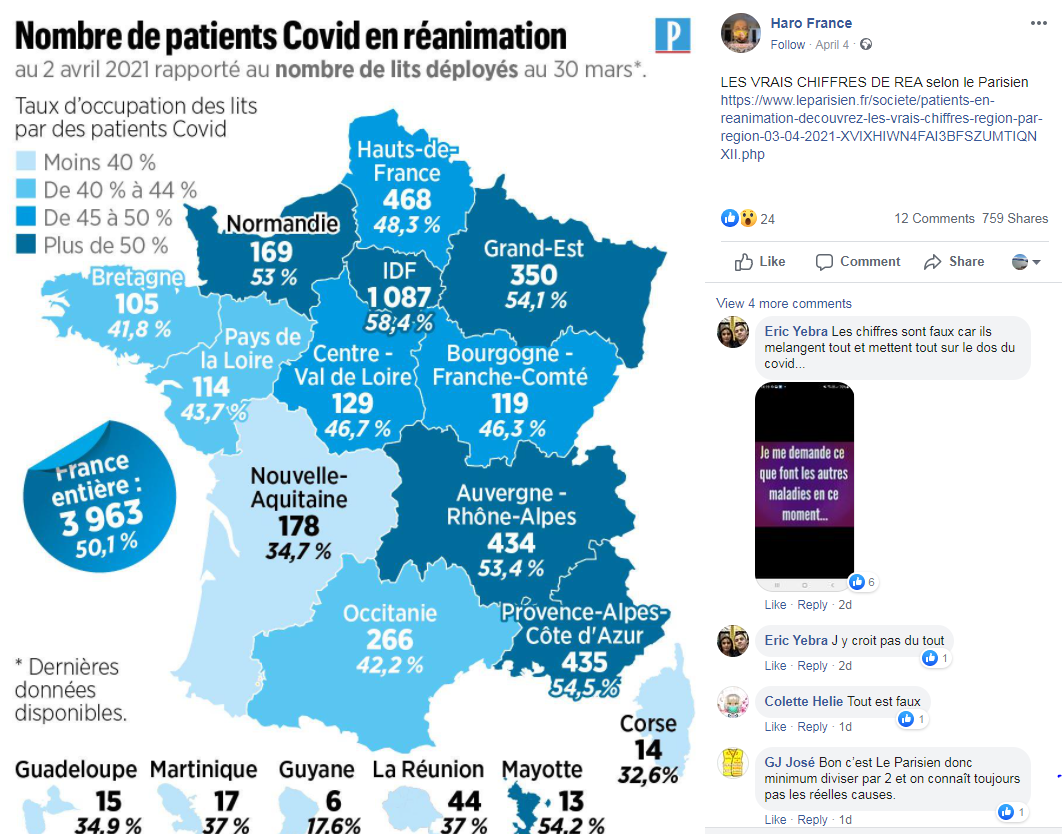
Capture d'écran Facebook, prise le 07/04/2021
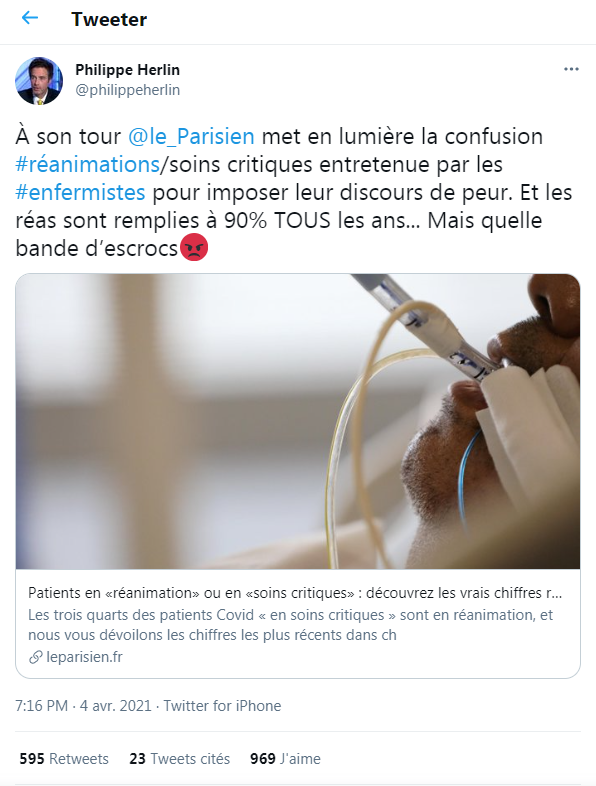
Capture d'écran Twitter, prise le 07/04/2021
Les réanimations
Définies dans le code de la Santé publique, ces unités, qui n'existent pas dans tous les hôpitaux, "doivent être aptes à prendre en charge des patients présentant ou susceptibles de présenter plusieurs défaillances viscérales aiguës (...) mettant en jeu leur pronostic vital".
Ils sont prévus pour "des malades qui ont deux organes vitaux qui font défaut", explique à l'AFP Benjamin Clouzeau, médecin réanimateur à l'hôpital Pellegrin de Bordeaux.
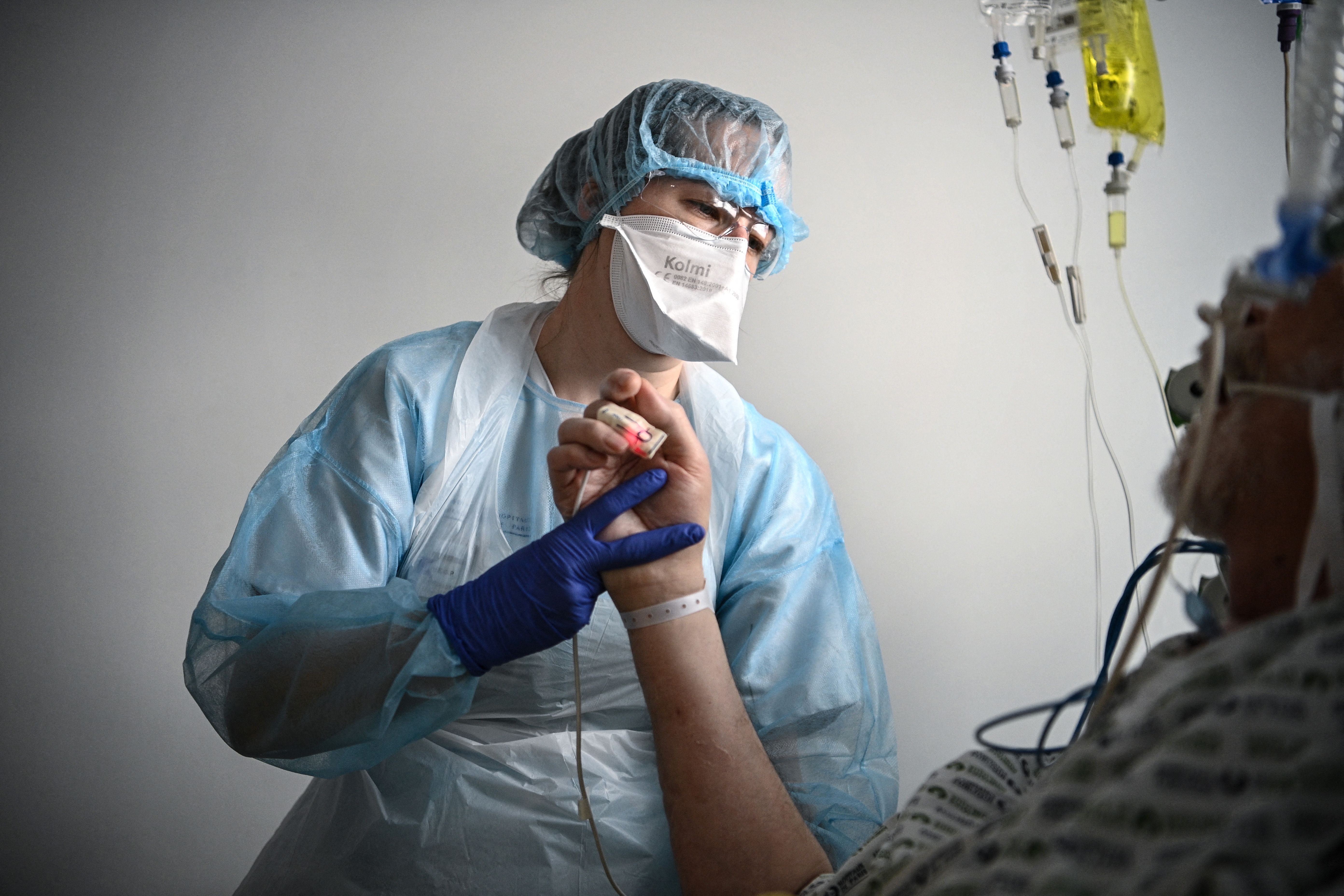
Un patient victime du Covid-19, dans une unité de réanimation de l'Hôpital Georges Pompidou à Paris, le 6 avril 2021 (AFP / Anne-christine Poujoulat)
Ce sont donc des services lourds, équipés pour traiter les patients dont l'état est le plus préoccupant. Des réanimations chirurgicales accueillent également des patients, qui présentent des défaillances sur plusieurs organes après une opération.
"Dans un lit de réanimation, on peut suppléer tous les organes vitaux. Aux soins continus, on ne peut pas faire ça: on n'a pas les mêmes machines et les personnels n'ont pas les mêmes formations et compétences", poursuit Benjamin Clouzeau.
"Le plus flagrant, c'est le ratio infirmier : il y a deux infirmiers pour cinq malades en réanimation, et environ un infirmier pour six malades dans un service de soins continus, selon les ratios définis normalement. Avec le Covid, il y a eu des renforts mais le ratio reste toujours plus faible en soins continus", détaille-t-il.
Les unités de surveillance continue
Ce sont des unités plus légères.
"Elles sont souvent attachées aux réanimations et servent à faire de la post-réanimation ou de la pré-réanimation", pour des malades à qui il reste "une défaillance" d'organe "souvent respiratoire", explique le Dr. Clouzeau.
"On y met normalement des patients qui peuvent éventuellement se dégrader rapidement et aller en réanimation, ou à l'inverse des patients qui sont allés en réanimation mais qui ne sont pas encore assez remis ou assez forts pour aller dans un secteur d'hospitalisation classique où il y a une infirmière pour 12 ou parfois 14 patients", précise le Dr Mattei, anesthésiste-réanimateur au CHU de Nancy.
Toutefois, avec l'afflux de patients lié à la pandémie, des unités de surveillance ont dû être "transformées" en réanimation, raconte le réanimateur. "Soit avec plus de moyens humains soit en accueillant des malades plus lourds. On a poussé le nombre de lits de réanimation en envahissant les lits de soins continus", raconte le Dr Clouzeau.
"On y a mis des malades plus lourds que d'habitude, poly-défaillants", abonde le Dr Mattei.
Les soins intensifs
Ce sont des unités spécialisées.
"Ce sont des services qui existent tout le temps, qu'on a quasiment dans tous les hôpitaux, et qui traitent spécifiquement d'une défaillance d'organe. Les plus courants sont ceux de cardiologie, qui traitent des infarctus par exemple", explique le Dr. Mathieu Mattei.
"En soins intensifs de neurologie, les patients auront fait un accident vasculaire cérébral. Ils n'ont qu'un organe défaillant. S'il y a deux organes vitaux qui font défaut, ça devient de la réanimation", précise le Dr Clouzeau.
En temps normal (hors Covid), les soins intensifs sont plutôt dédiés à la cardiologie ou à la neurologie. Les unités de pneumologie ou de néphrologie (soin des pathologies rénales) sont normalement plus rares.
"Mais avec le Covid on a dû créer des soins intensifs de pneumologie qui n'existaient pas, pour accueillir des patients avec des défaillances respiratoires modérées", explique le Dr Clouzeau.
Par ailleurs, ces trois types de services forment en réalité bien souvent un circuit. "Il n'y a que dans les films américains que les malades se réveillent et hop, toutes les défaillances sont guéries", ironise le Dr Clouzeau. "C'est environ 70% de nos malades qui passent en secteur de soins continus ou de soins intensifs en sortant de réa", estime Benjamin Clouzeau.
La situation peut encore se complexifier selon la taille, l'organisation et les moyens de l'hôpital : "moi j'ai une vision de CHU où on a toutes les strates de la réanimation. Dans un hôpital périphérique, la surveillance continue peut faire office de soins intensifs pour une unité neurovasculaire par exemple", précise Benjamin Clouzeau.
Création de lits, formations et choix difficiles
Selon la Direction générale de l'offre sanitaire (DGOS), le taux d'occupation au niveau national des services de réanimation était de 89% au 2 avril, avec environ 7 089 lits occupés sur 7 965 lits installés.
Il y avait à la même date, toujours selon la DGOS, 5276 patients Covid en "soins critiques", dont 3929 en réanimation (75%) et le reste en soins intensifs ou en surveillance continue.
C'est ce qu'expliquait notamment l'article du Parisien. Mais celui-ci a parfois été repris de manière parcellaire, pour sous-entendre que la situation dans les services hospitaliers n'était pas si alarmante que cela. Comme dans le tweet ci-dessous qui souligne que les "réas sont remplies à 90% tous les ans".
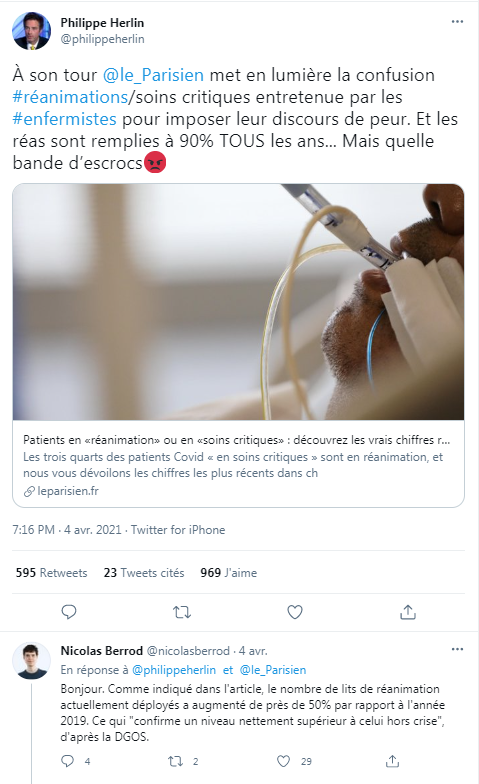
Capture d'écran Twitter, prise le 07/04/2021
Mais cette conclusion omet deux paramètres importants. D'abord, un taux d'occupation au niveau national ou régional de 90% ne signifie pas que la situation n'est pas plus fortement tendue dans certaines unités. Ensuite, que la pandémie a requis, et requiert encore, la "création" de lits de réanimation, qui nécessitent du matériel, mais surtout des moyens humains.
En 2019, selon la Dress (Direction de la recherche, des études, de l'évaluation et des statistiques), il y avait 5433 lits de réanimation en France, fin 2019. S'il y en a un peu plus de 7900 aujourd'hui, c'est donc une augmentation d'un peu moins de 50% qui s'est opérée en un peu plus d'un an.
"En temps habituel, pré-Covid, il y a 67 lits de réa à Nancy. Le 5 avril on en avait 108 d'ouverts, et il y avait 107 patients dedans, dont 68 Covid. Rien que les Covid remplissaient tous les lits de réanimation qu'on avait avant la pandémie", souligne le Dr Mattei.
"Nous avons 116 lits ouverts et deux lits vides seulement. Avec un total de 76 Covid", a précisé le médecin le 7 avril.
Fin mars, Emmanuel Macron a annoncé des "renforts supplémentaires" en réanimation pour faire face à l'afflux de malades graves du Covid-19 et passer "dans les prochains jours" à plus de 10.000 lits.
Mais ces créations ne viennent pas sans poser des questions de moyens humains et de formation.
Début février à Paris, les urgences de l'Hôtel-Dieu, déjà fermées plusieurs semaines à l'automne, avaient été contraintes à une "nouvelle fermeture provisoire", dans un jeu de domino pour que des soignants puissent renforcer les réanimations et les soins intensifs d'un autre hôpital parisien.
Et certains soignants se sont montrés circonspects face aux dernières annonces du président de la République.
"C'est facile de dire "on a qu'à ouvrir des lits de réanimation supplémentaires". Mais il faut des personnels pour les faire tourner. C'est comme si vous disiez: "il y a la guerre et il n'y a pas assez d’avions de chasse, on n'a qu'à avoir plus d'avions et de pilotes de chasse". Alors, les avions de chasse, il faut les construire et les pilotes, il faut les former. Vous ne pouvez pas prendre quelqu'un de l'Armée de Terre, le mettre dans un cockpit d'avion et lui dire, vas-y pilote le Rafale'", lançait le 1er avril Vincent Das, chef du service de réanimation au centre hospitalier André Grégoire de Montreuil, interrogé par l'AFP.
"Une infirmière en réanimation met 3 ans et demi à être formée, un médecin-réanimateur ça met 10 ans", abonde Mathieu Mattei.
Des formations en accéléré ont tout de même parfois été mises en place dans plusieurs régions.
"Le matériel maintenant on l'a. Les lits on les a, les respirateurs on les a. Ce qui nous manque c'est les soignants à mettre dedans, parce qu'en créant une unité de réanimation, on est plus à une infirmière pour quatre patients mais à une infirmière pour deux patients. Il faut doubler le nombre d'infirmières", alerte-t-il.
"Il y a des choses qui ne sont pas bien faites, il y a plus d'escarres, plus de complications. Les réanimations éphémères créées pour lutter contre le Covid permettent de sauver des vies, ça c'est certain, mais ce n'est pas le même niveau de soin", juge Benjamin Clouzeau.
Par ailleurs, la situation a évolué depuis la première vague, où des soignants avaient voyagé en France pour aller soutenir des régions plus touchées. "Sur la première vague on avait pu tenir sans problème parce qu'on avait eu pas mal de renfort du sud-ouest de la France et des cliniques aux alentours. Là, la Covid touche toute la France", rappelle le Dr Mattei.
"Pour l'instant on arrive à tenir à coup d'heures supplémentaires. S'il faut encore ouvrir des lits comme ça risque malheureusement d'être le cas, ça va être plus compliqué de tenir dans les règles. Il faudra peut-être faire des mesures dégradées, avec par exemple une infirmière pour trois patients", prévient-il, soulignant que "certains patients de réanimation, pas tous heureusement, nécessitent parfois que l'infirmière soit en permanence dans la chambre".
Pourquoi une réanimation presque pleine est un problème ?
Une réanimation trop pleine risque de ne pas pouvoir accueillir des patients de manière imprévue. Avec des conséquences très concrètes en admission ou en sortie de réanimation.
"On fait des choix qu'on ne ferait pas en situation normale", déplore Mathieu Mattei.
"Dimanche (4 avril) j'étais de garde. A la fin de la journée un service m'appelle et me dit : on a 3 patients, des jeunes de 27 ans, 30 ans, 39 ans, qui ont le Covid. Ils sont plutôt stables mais un peu limites quand même pour rester en hospitalisation classique. Moi je n'avais plus qu'un lit, une réanimation chirurgicale avait un lit, et c'est tout. Heureusement qu'il n'y a pas eu de catastrophe la nuit, mais si les trois avaient décompensé, on aurait été bien embêté", raconte-t-il.
"On a fait glisser un petit peu plus tôt que normalement prévu des malades "limites" de la réanimation vers les soins continus pour libérer des lits en réanimation. Et donc on se retrouve en soins continus avec des malades plus graves qu'ils ne devraient être", raconte le Dr Clouzeau.
A la marge, des médecins ont donc été contraints par exemple de faire passer des patients présentant toujours deux défaillances d'organe, mais dont l'état s'était un peu amélioré, vers des lits de soins continus, "un petit peu renforcés mais qui ne sont pas des lits de réanimation", explique le Dr. Clouzeau.
Au-delà des patients Covid, si un service de réanimation est trop plein, mais qu'un accident de la route se produit, ou qu'une complication imprévue intervient lors d'une chirurgie à l'hôpital, il faudra peut-être faire sortir un autre patient de réanimation plus tôt que prévu.
Ou repousser des interventions chirurgicales : "Je sais que demain en chirurgie cardiaque on opère deux malades. Je ne sais pas si j'aurai les lits pour les coucher. On va en opérer, et si on voit qu'on a de la place on fera le deuxième. Sinon tant pis il ne sera pas opéré", déplore le Dr Mattei.
"Pendant des années et des années, il a fallu qu'on se batte pour faire comprendre que demander un taux d'occupation de 100% en réanimation, c'est criminel", rappele le Dr Clouzeau.
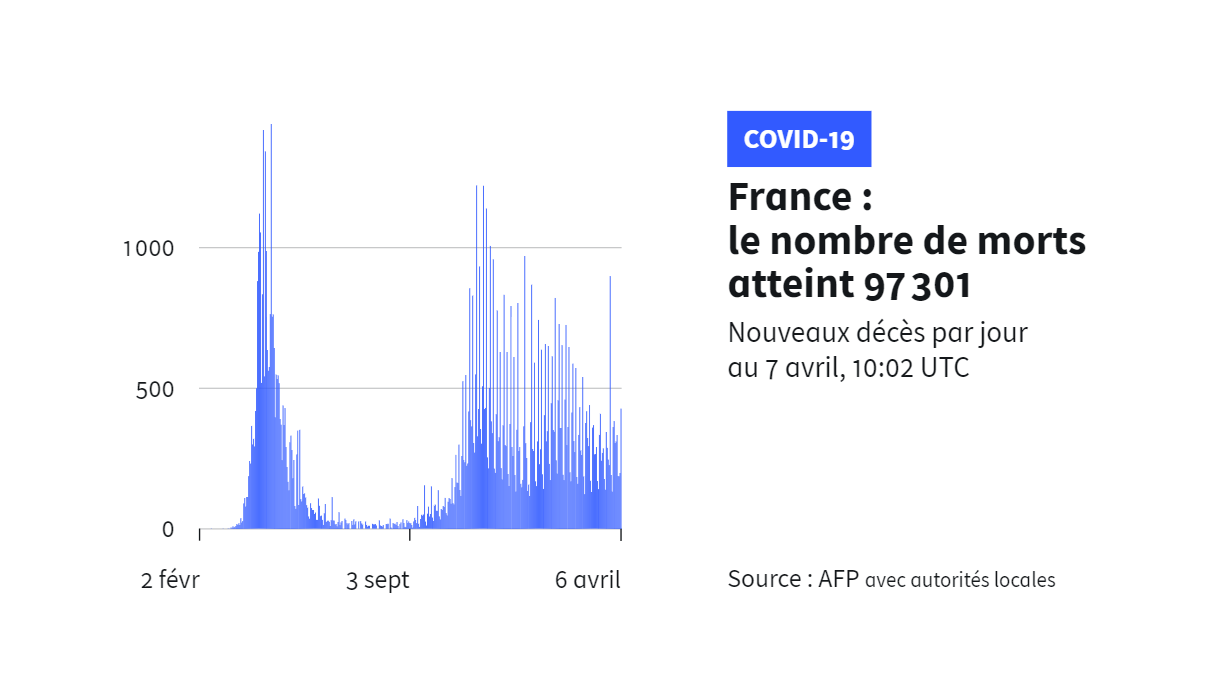
Depuis le début de l'épidémie en France, 97 301 personnes sont décédées des suites du Covid-19.
Copyright AFP 2017-2026. Toute réutilisation commerciale du contenu est sujet à un abonnement. Cliquez ici pour en savoir plus.