Covid-19: Non, on ne peut pas affirmer que 90% des cas positifs ne sont pas malades ou contagieux
- Cet article date de plus de cinq ans.
- Publié le 22 septembre 2020 à 08:50
- Mis à jour le 7 octobre 2020 à 18:35
- Lecture : 10 min
- Par : Julie CHARPENTRAT
On retrouve cette théorie dans ce texte du site France Soir, partagé au moins 15.300 fois sur des groupes et pages publics Facebook depuis le 14 septembre, selon l'outil de mesure d'audience des réseaux sociaux Crowdtangle. La même idée est déclinée dans ce post, partagé au moins 5.600 fois depuis le 10 septembre.
Le texte de France Soir évoque même "la grande supercherie des tests PCR". Le sous-titre de ce qui est présenté comme une tribune écrite par un médecin affirme que"90% des cas positifs ne sont pas malades". Il évoque aussi la notion de "faux positif". Près de 400 partages sur cette version du texte, plus de 650 là.
On retrouve le texte de France Soir reproduit ici, avec près de 1.000 partages au moins depuis le 13 septembre.
Si l'on considère que l'expression "pas malades" veut dire sans symptômes, on peut d'emblée considérer que le chiffre de 90% est au minimum très exagéré.
Ainsi par exemple, comme rapportés dans cette dépêche fin août, les chiffres de Santé Publique France montraient alors qu'à ce moment-là, symptomatiques et asymptomatiques étaient à peu près à parts égales dans les cas positifs.
D'où vient ce chiffre de 90% ?
Comme expliqué par Les Décodeurs du Monde dans cet article, on retrouve ce chiffre, et l'idée de "90% de faux positifs", dans de nombreuses publications sur les réseaux sociaux en particulier depuis un article du New York Times du 29 août.
Qu'a écrit le New York Times ?
Titré "Votre test de coronavirus est positif? Peut-être qu'il ne devrait pas l'être", l'article met en avant l'idée de certains scientifiques américains selon lesquels les tests PCR "pourraient être trop sensibles".

L'article relaie en particulier la position de Michael Mina, professeur d'épidémiologie à la prestigieuse université américaine Harvard, détaillée dans cette dépêche AFP du 3 août.
Il milite pour ce qu'il a appelé des tests de mauvaise qualité, "nuls" ou plus familièrement "merdiques" ("crappy"), moins précis mais plus simples à mettre en place. Il l'explique dans cet article scientifique.
L'idée est de s'affranchir du modèle de tests PCR, parce qu'ils sont encore trop rares dans certaines régions des Etats-Unis et que, comme dans d'autres pays, notamment la France, l'affluence retarde le moment où les résultats sont connus.
Cette position s'appuie en particulier sur le fait que les tests PCR sont très sensibles, ce qui fait à la fois leur qualité (ils peuvent détecter une quantité infime de virus) mais aussi, pour certains, leurs limites, car des patients peuvent être déclarés positifs alors qu'ils n'ont que très peu de virus dans le corps.
On retrouve bien le chiffre de "90%" dans l'article du New York Times, qui dit avoir examiné des données sur des tests dans les états du Massachusetts, New York et du Nevada.
"Jusqu'à 90% des personnes testées positives étaient à peine porteuses de virus, selon l'analyse (des données, faite par le) du New York Times", écrit le quotidien, qui a donc établi cette estimation lui-même et sur seulement trois états américains.

Sur quels critères est fondée cette estimation ?
Le journal s'est servi de la notion de "CT" ("cycle threshold" en anglais). On retrouve ce terme dans le texte de France Soir.
De quoi s'agit-il ?
Pour pouvoir détecter même de petites quantités de virus, le test RT-PCR va amplifier son matériel génétique un certain nombre de fois, à des températures différentes: ce sont les cycles d'amplification.
Donc, plus il faut de cycles, moins il y a de quantité de virus et inversement. Et comme le dit le texte, le nombre de cycles n'est en effet pas fourni au patient. N'est indiquée que la présence ("positif") ou non ("négatif") de virus dans l'échantillon, sans estimation quantitative.
Certains -comme Michael Mina- estiment donc que donner le CT (par exemple : "on a détecté le virus dans cet échantillon au bout de 32 cycles") donnerait une idée de la quantité de virus, ce qui permettrait d'alléger les mesures d'isolement pour les patients ayant une charge virale basse.
Cette vidéo des Hôpitaux universitaires de Genève explique comment fonctionne le test PCR:
Sauf que, comme l'ont expliqué plusieurs experts à l'AFP, cela peut apparaître comme une fausse bonne idée, pour plusieurs raisons.
Contrairement à ce qu'affirme le texte de France Soir, on ne peut tirer du nombre de cycles des conclusions strictes et précises sur la contagiosité du patient.
Le nombre de cycles miminum pour détecter du virus ne peut pas être normalisé de façon universelle car il existe différentes techniques de RT-PCR, qui n'ont pas toutes besoin du même nombre de cycles pour détecter la même quantité de virus.
"En fait le nombre de cycles, on s’en fiche, tout dépend de la PCR, de la technologie que vous utilisez", a expliqué à l'AFP le 8 septembre Vincent Enouf, directeur adjoint du Centre national de référence des infections respiratoires de l'Institut Pasteur.
Tout est "très calibré par technique" et "ça dépend du kit de PCR utilisé (...) il y a énormément de variables", abonde Jean-Paul Feugeas, président SNMB-CHU (Syndicat national des médecins et biologistes des Centres hospitaliers universitaires) le 9 septembre, même si la plupart des technologies ne dépasse pas 40 cycles.
La valeur CT "peut être variable selon le processus analytique ou selon la technique de RT-PCR utilisés", confirme la Société française de microbiologie (SFM) dans un avis publié le 25 septembre et mis à jour le 6 octobre, consacré à "l'interprétation de la valeur CT" des tests.
"Cette valeur est généralement comprise entre 10 et 45", observe le SFM, qui confirme que "les comparaisons entre techniques est donc complexe". La SFM précise même que certaines techniques PCR ne fournisse pas de valeur CT.
Donc, même si la valeur de CT était fournie avec les résultats des PCR, deux personnes testées positives avec deux techniques différentes ne pourraient pas précisément comparer leurs résultats pour savoir qui a le plus de virus dans son échantillon.
"Même si vous avez des valeurs numériques, vous pouvez avoir une PCR qui, pour une même charge virale, va donner 40 (CT) et l’autre va donner 35", explique aussi Vincent Enouf.
C'est pour cela qu'il n'y pas de seuil de détection: "on ne peut pas dire par exemple, au-dessus d’un CT de 37, c’est négatif", dit encore Vincent Enouf.
"Ca donne un ordre d'idée", dit Jean-Paul Feugeas mais pas beaucoup plus.
Ce qu'on peut dire avec les CT, malgré les variations d'une technologie PCR à l'autre, c'est qu'en gros, "à 20 cycles, la charge virale est élevée" ou au contraire que s'il a fallu aux alentours de 40 cycles pour détecter du virus, il n'y a peut-être quasiment pas de charge virale, dit-il encore.
Dans son avis la SFM du 25 septembre, la Société de biologie a d'ailleurs estimé qu' "en raison de son caractère seulement semi-quantitatif et des variations inter-techniques, (son) groupe d’experts ne pense pas qu’il soit recommandé de faire figurer systématiquement cette valeur sur les comptes-rendus de résultats".
"Le biologiste médical reste à même de décider si cette valeur doit être diffusée aux prescripteurs en fonction des besoins et expertises", poursuit la SFM.
L'organisme a donc émis des recommandations pour aider à interpréter les valeurs de CT, qui pourraient permettre de distinguer des résultats "positif" ou "positif faible".
Pour cela, la SFM a établi un tableau de correspondance (grâce à un algorithme) entre une cinquantaine de techniques PCR et la technique de référence établie par le Centre national de référence de l'institut Pasteur. Cette dernière place le curseur entre "excrétion virale significative" et "modérée" à 33 CT. Supérieure ou égale à 37, elle est considérée comme "faible".
Par exemple, ce seuil de 33 équivaut à un 36 pour une technologie mais un 25 pour une autre.
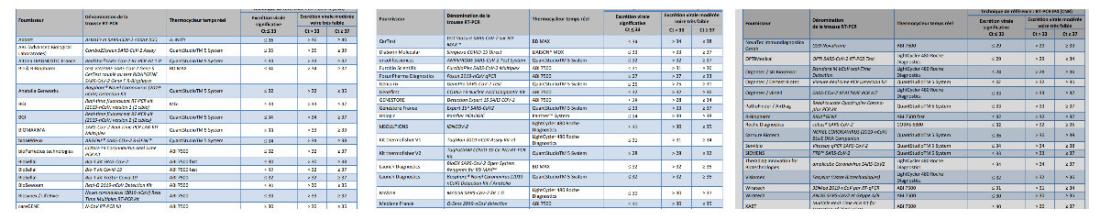
Toutefois, la SFM recommande de croiser avec un autre critère : le nombre (entre 1 et 3) de "cibles" (séquences du génome du Sars-CoV-2) détectées par le test.
Par exemple, dit la SFM, si 2 à 3 cibles sont détectées avec un CT "de la cible la plus sensible" inférieur ou égal à 33, le biologiste peut rendre le résultat comme "positif". Autre exemplle, avec deux cibles sur 3 et un CT supérieur à 33, on peut considérer qu'il est "positif faible". Avec une cible détectée avec un CT égal ou supérieur à 37, l'échantillon est considéré comme "négatif".
Avec une cible est détectée avec un CT inférieur à 33, la SFM recommande de "contrôler" le résultat.
Mais même avec ces indications, il y a encore d'autres critères à prendre encompte avant d'en tirer des conclusions sur la contagiosité du patient.
"Comme tout résultat biologique, l’interprétation qui doit en être faite pour estimer le risque infectieux doit prendre en compte divers paramètres tels que : la symptomatologie présentée par le patient puisque la toux et les éternuements sont les symptômes majoritairement associés à un risque d’aérosolisation dans l’environnement, la date de début des signes cliniques pour les patients symptomatiques, le statut immunitaire individuel et la présence de comorbidités, le conditions environnementales de l’individu (entourage familial, vie en collectivité, situation d’hospitalisation, prise en charge en EHPAD ...) ", explique la SFM.
On ne peut donc pas tirer comme conclusion qu'un CT élevé indiquerait nécessairement que l'on est malade ou contagieux ou inversement, comme le fait France Soir.
De plus : la charge virale fluctue. Un patient testé avec peu de charge virale pourra en avoir plus deux jours plus tard.
Biais supplémentaire, note la Société de microbiologie, "la qualité de la réalisation du prélèvement (qualité du frottis cellulaire réalisé) impacte aussi le résultat : si le prélèvement NP [naso-pharyngé, NDLR] est paucicellulaire [contient peu de cellules, NDLR], la charge virale est sous-estimée".
On constate donc que la valeur CT seule ne permet pas de conclure avec certitude à l'état de contagiosité du malade : il faut que le prélèvement ait été parfaitement réalisé, que la valeur CT soit comparée au tableau de condordances avec le CNR et croisée avec le nombre de cibles et que l'estimation obtenue soit confrontée à la situation individuelle du patient (sanitaire et environnementale).
Certes, on peut estimer la quantité de virus de l'échantillon à partir du nombre de cycles CT car "on connaît à peu près les équivalences entre le nombre de cycles et la quantité de virus que ça représente", a expliqué à l'AFP Cédric Carbonneil le 9 septembre, chef du service d’évaluation des actes professionnels de la Haute autorité de Santé.
Sauf que, pour l'heure, "on ne connaît pas aujourd'hui la +valeur seuil+ qui pourrait dire vous êtes encore contagieux ou pas", explique le Dr Carbonneil.
Impossible d'affirmer en l'état actuel des connaissances qu'avoir peu de virus exclut la contagiosité.
En d'autre termes, pour plusieurs raisons, un "positif faible" ne signifie pas nécessairement que l'on n'est pas contagieux.
On ne peut pas dire non plus, comme le fait France Soir, que des personnes qui auraient peu de virus ne seraient pas malades, ou asymptomatiques : on ne sait pas à ce jour avec précision s'il y a une corrélation entre charge virale et gravité des symptômes.
Une étude publiée en mars, dans le Lancet suggère un lien, mais il n'y a pas eu depuis de confirmation ni de consensus scientifique.
D'ailleurs, une étude publiée début août dans la revue américaine Jama Internal Medicine, va plutôt dans le sens inverse.
Comme rapporté dans cette dépêche AFP, sur 303 personnes étudiées en Corée du Sud, 29% des patients contaminés par le nouveau coronavirus n'avaient jamais développé de symptômes, mais portaient en eux autant de virus que les personnes symptomatiques.
L'enseignement principal est que les concentrations de virus chez les asymptomatiques sont "similaires à celles des patients symptomatiques", rapportent les auteurs, ce qui semble exclure l'idée que les symptômes seraient forcément corrélés à la charge virale.
Et on ne peut pas dire non plus que les asymptomatiques ne sont pas contagieux, comme expliqué par des scientifiques à l'AFP ici. Cela est rappelé ici par l'OMS : "oui, les personnes infectées peuvent transmettre le virus à la fois lorsqu’elles présentent des symptômes et lorsqu’elles n’ont pas de symptômes".
En outre, il est abusif d'appeler les personnes ayant une charge virale détectée considérée comme basse comme "faux positifs" puisqu'ils ont bel et bien du virus detecté dans leur échantillon.
En biologie médicale, un "faux positif" est un résultat qui aurait détecté un pathogène dans un échantillon alors que le patient n'en est pas porteur.
Comme expliqué ici par le Dr Carbonneil, les cas de "faux positifs" conformes à cette définition sont rarissimes avec les tests homologués et dûs le cas échéant à une mauvaise manipulation, qui a abouti par exemple à la contamination accidentelle de l'échantillon.
En conclusion : on ne peut pas dire que "90% des cas positifs ne sont pas malades ni contagieux".
Edit 22/09/2020 : corrige un lien vers une publication Edit 24/09/2020: recentre l'intégration de la vidéo YouTube Edit 07/10/2020 : ajoute avis de la Société française de microbiologie et actualise le nombre de partage d'une publication
Copyright AFP 2017-2026. Toute réutilisation commerciale du contenu est sujet à un abonnement. Cliquez ici pour en savoir plus.